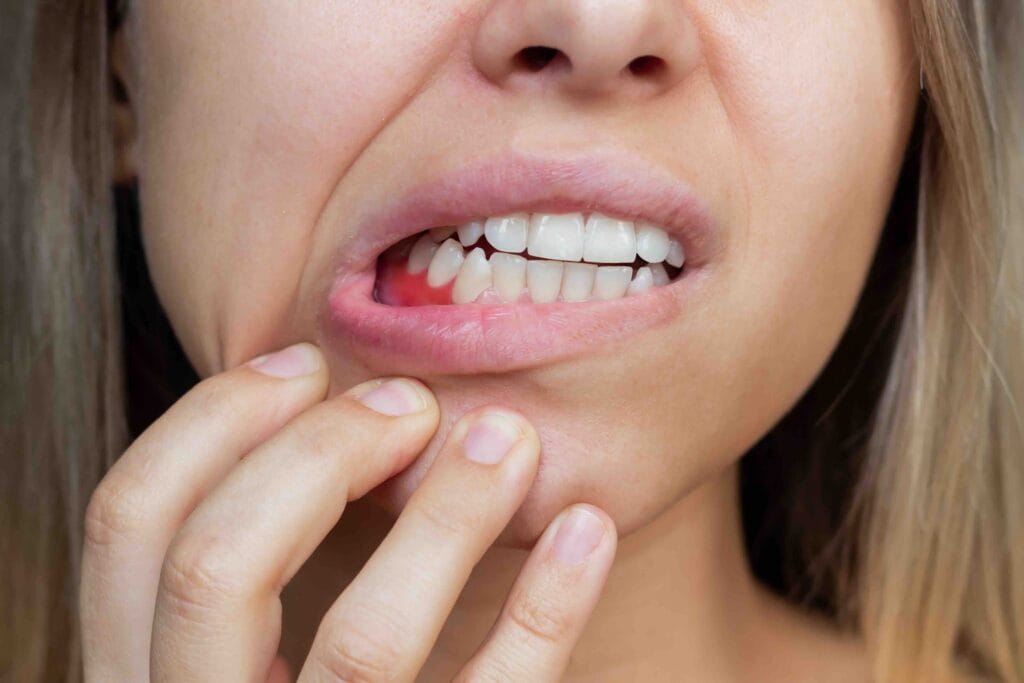
La parodontite a Cassano D’Adda è una delle condizioni più delicate da affrontare, perché non riguarda solo le gengive, ma anche l’osso e i tessuti che tengono i denti ben saldi in bocca. Spesso tutto inizia con segnali sottovalutati, come gengive che sanguinano o un alito diverso dal solito, e ci si accorge del problema quando la situazione è già più avanzata. Allo Studio Grassi Stomatologico a Cassano D’Adda, la cura della parodontite viene impostata con un approccio chiaro, graduale e rassicurante, spiegando sempre al paziente cosa sta succedendo e quali sono le opzioni davvero utili per proteggere i denti nel tempo. In questo articolo si approfondisce la differenza tra terapia tradizionale e terapia con laser, chiarendo quando il laser può essere d’aiuto e perché, in ogni caso, la parte più importante resta sempre la diagnosi e la gestione corretta della malattia.
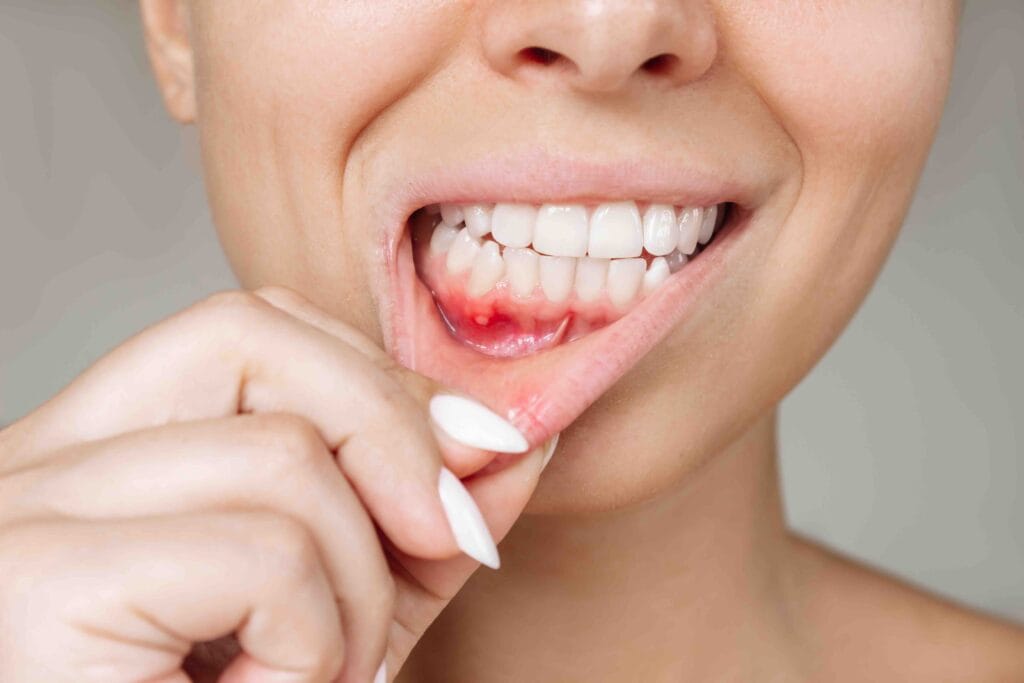
Che cos’è la parodontite e perché non è solo un problema di gengive
La parodontite è un’infiammazione cronica che colpisce il parodonto, cioè l’insieme di tessuti che sostengono il dente: gengiva, legamento parodontale e osso. Quando questi tessuti si infiammano e si indeboliscono, il dente può perdere stabilità. È proprio per questo che la parodontite non va confusa con una semplice gengivite: la gengivite riguarda soprattutto le gengive e, se trattata in tempo, è spesso reversibile. La parodontite, invece, può creare danni più profondi e richiede un percorso di cura strutturato.
Molti pazienti pensano che la parodontite faccia sempre male. In realtà, una delle caratteristiche più “insidiose” è proprio il fatto che spesso non dà dolore nelle fasi iniziali. Può procedere lentamente, quasi in silenzio, e nel frattempo creare tasche gengivali, cioè spazi tra dente e gengiva in cui si accumulano batteri difficili da rimuovere con l’igiene quotidiana.
Un’altra paura comune è legata alla parola “piorrea”, che spesso viene usata come sinonimo. In effetti, la piorrea è un termine popolare che indica una parodontite avanzata, quella in cui il paziente può notare sanguinamento, mobilità dentale o recessioni gengivali più evidenti. Capire questa distinzione aiuta anche a non banalizzare i segnali iniziali: prima si interviene, maggiori sono le possibilità di stabilizzare la situazione.
Come capire se si ha la parodontite: sintomi, segnali e campanelli d’allarme
Molti pazienti si chiedono come riconoscere la parodontite, perché i segnali non sempre sono evidenti. In alcuni casi il problema si manifesta in modo chiaro, in altri è più sfumato, ma ci sono sintomi che non andrebbero mai ignorati. Il più noto è il sanguinamento gengivale, soprattutto quando avviene durante lo spazzolamento o anche senza motivo apparente.
Un altro segnale importante è il cambiamento dell’aspetto della gengiva: può diventare più arrossata, gonfia o sensibile. Alcune persone notano una retrazione gengivale, cioè gengive che sembrano “tirarsi indietro”, lasciando più scoperta la parte del dente. Questo può portare anche a una maggiore sensibilità al freddo o al caldo.
Tra i segnali più tipici della parodontite ci sono:
- sanguinamento delle gengive durante la pulizia o spontaneo
- alito persistente o sapore sgradevole in bocca
- gengive gonfie, arrossate o che sembrano “mollI”
- sensazione che i denti siano più lunghi (recessione)
- spazi tra i denti che aumentano nel tempo
- mobilità dentale, anche lieve
- presenza di pus tra gengiva e dente in casi più avanzati
Un errore frequente è pensare che “se non fa male allora non è grave”. Con la parodontite può accadere proprio il contrario: quando compare dolore, spesso significa che l’infiammazione è più attiva o che c’è una fase acuta. Per questo l’unico modo per capirlo davvero non è guardarsi allo specchio, ma fare una valutazione clinica approfondita.
Perché viene la parodontite: cause, fattori di rischio e come si sviluppa nel tempo
La parodontite non nasce all’improvviso. Si sviluppa nel tempo a causa dell’accumulo di placca batterica e tartaro, che irritano i tessuti gengivali e creano un ambiente favorevole ai batteri responsabili dell’infiammazione. Quando la placca non viene rimossa in modo efficace, può trasformarsi in tartaro, che aderisce al dente e non si elimina con lo spazzolino.
Oltre ai batteri, esistono fattori che aumentano il rischio o peggiorano la progressione della malattia. Tra questi, uno dei più importanti è il fumo, perché riduce la capacità di guarigione dei tessuti e altera la risposta del sistema immunitario. Anche lo stress, alcuni farmaci e condizioni generali possono influire.
Va chiarito un punto fondamentale: la parodontite non dipende solo dall’igiene “fatta male”. Ci sono persone molto attente che sviluppano comunque una predisposizione, e altre che trascurano l’igiene per anni senza conseguenze immediate. La differenza la fanno diversi elementi, come la genetica, il tipo di batteri presenti, la risposta infiammatoria individuale e la qualità dell’igiene professionale nel tempo.
Per questo, quando si parla di parodontite, non ha senso colpevolizzare il paziente. È più utile capire cosa sta succedendo e costruire una strategia concreta per bloccare la malattia e mantenere i denti stabili nel tempo.
Come si cura la parodontite: cosa significa davvero “terapia tradizionale”
Quando un paziente cerca online “come si cura la parodontite”, spesso si aspetta una risposta rapida e definitiva. In realtà la cura della parodontite non è una singola seduta, ma un percorso. Lo scopo non è solo togliere il fastidio momentaneo, ma ridurre i batteri nelle tasche gengivali e stabilizzare i tessuti di supporto.
La terapia tradizionale, considerata ancora oggi la base più importante, si fonda su un principio: rimuovere placca e tartaro in profondità, soprattutto sotto gengiva, dove lo spazzolino non arriva. Questo trattamento viene spesso chiamato terapia causale o levigatura radicolare, e serve a pulire le superfici del dente e della radice.
Durante questo percorso, spesso vengono associati:
- controlli periodici per monitorare la risposta dei tessuti
- istruzioni personalizzate di igiene domiciliare
- strumenti specifici consigliati dal dentista o dall’igienista
- eventuali rivalutazioni delle tasche gengivali
La terapia tradizionale non è “vecchia” o superata: è semplicemente la parte più concreta e necessaria per ridurre la carica batterica. Anche quando si utilizza il laser, questa fase non viene sostituita, ma eventualmente affiancata.
Il punto importante è che la parodontite, una volta diagnosticata, va gestita nel tempo. Non si tratta di una cura “una volta per tutte”, ma di una stabilizzazione. È un po’ come tenere sotto controllo un’infiammazione cronica: si può stare bene, ma serve costanza e prevenzione.
Laser e parodontite: che ruolo ha davvero e quando può essere utile
Quando si parla di laser per parodontite, è normale che il paziente sia incuriosito. L’idea che una tecnologia possa rendere tutto più veloce e semplice è molto attraente, ma è importante avere aspettative realistiche. Il laser può essere uno strumento utile in alcune situazioni, perché può contribuire alla riduzione batterica e al controllo dell’infiammazione in specifiche aree.
In pratica, il laser viene utilizzato come supporto in alcune fasi del trattamento parodontale per aiutare a gestire meglio i tessuti. Può avere un effetto decontaminante, ridurre il sanguinamento e favorire una migliore risposta gengivale. Tuttavia, non è una bacchetta magica e non può sostituire la rimozione meccanica di placca e tartaro.
Il modo più corretto di interpretare il laser è questo: può essere un alleato, ma non è il trattamento “principale”. Il cuore della cura resta sempre la diagnosi, la pulizia profonda delle tasche e soprattutto la fase di mantenimento nel tempo.
È anche importante non fidarsi dei rimedi trovati online o di promesse “troppo belle per essere vere”. La parodontite non si risolve con soluzioni fai da te, né con prodotti miracolosi. Serve un percorso personalizzato, con strumenti professionali e controlli regolari.
Differenze tra laser e trattamento tradizionale: cosa cambia per il paziente
La domanda più frequente è: meglio laser o tradizionale? La risposta più onesta è: dipende dal caso clinico. Le differenze non sono tanto “o uno o l’altro”, ma piuttosto come vengono integrati nella strategia di cura.
La terapia tradizionale si basa su una pulizia in profondità delle radici. È una procedura fondamentale per rimuovere i depositi che alimentano l’infiammazione. Il laser, invece, può essere usato come complemento in aree specifiche per migliorare la decontaminazione e la gestione dei tessuti.
Dal punto di vista del paziente, ciò che spesso cambia è la percezione del trattamento. In alcuni casi, l’uso del laser può rendere la seduta più confortevole o ridurre alcuni fastidi post-trattamento, ma questo non significa che sia sempre la scelta migliore o necessaria.
Il punto centrale è che non esiste un’unica cura “standard” per tutti. La parodontite può presentarsi in forme diverse: localizzata, diffusa, più o meno aggressiva. Per questo la scelta del protocollo deve partire da una diagnosi corretta e da una rivalutazione dei risultati dopo la terapia iniziale.
Quando la malattia è gestita con metodo, sia il tradizionale sia il laser possono essere strumenti efficaci, ma sempre all’interno di un piano di cura serio e controllato.
Si possono mettere i denti fissi con la parodontite? Cosa bisogna sapere prima
Una delle domande più importanti è: con la piorrea si possono mettere i denti fissi? È un tema delicato, perché molti pazienti che hanno parodontite desiderano una riabilitazione stabile, magari con protesi fisse o soluzioni avanzate. La risposta è che, in alcuni casi, è possibile, ma prima bisogna stabilizzare la malattia.
Mettere denti fissi senza controllare la parodontite significa costruire su una base fragile. Se gengive e osso non sono in equilibrio, qualsiasi riabilitazione rischia di avere problemi nel tempo. È come ristrutturare una casa senza consolidare le fondamenta.
Per questo, prima di parlare di denti fissi, serve:
- diagnosi accurata e valutazione delle tasche
- terapia parodontale per ridurre l’infiammazione
- controlli e mantenimento per stabilizzare i tessuti
- solo dopo, pianificazione della riabilitazione più adatta
Questo approccio non serve a “far perdere tempo”, ma a proteggere il risultato nel lungo periodo. Chi ha parodontite deve essere seguito con maggiore attenzione, perché l’obiettivo non è solo curare, ma mantenere i benefici nel tempo.
Parodontite a Cassano D’Adda: conclusioni su laser e trattamento tradizionale
La parodontite a Cassano D’Adda è una condizione che non va mai sottovalutata, perché può compromettere la stabilità dei denti e la salute della bocca nel tempo. In questo articolo di Studio Grassi Stomatologico si è visto che la terapia tradizionale rimane la base fondamentale per ridurre placca e tartaro in profondità, mentre il laser può essere un supporto utile in alcuni casi, soprattutto per migliorare la gestione dell’infiammazione e dei tessuti.
La differenza reale non sta nel “meglio o peggio”, ma nella scelta del percorso più adatto al singolo paziente, basata su una diagnosi corretta e su controlli regolari. È sempre importante evitare rimedi fai da te, perché la parodontite non si risolve con soluzioni improvvisate, ma con un trattamento professionale e con una prevenzione costante.
📞 +390363 63200
📩 segreteria@stomatologicocassano.it
📍 Via C. D’Adda, 2A, 20062 Cassano d’Adda MI